
 Mireia Sans
Mireia Sans
Uno de los ámbitos en los que estamos desarrollando la digitalización de nuestro Centro de Salud, es el proyecto eMPOC, que quiere definir un nuevo ecosistema tecnológico basado en la experiencia del paciente y la participación de profesionales, empleando técnicas de cocreación y desing thinking.
En nuestro centro de salud estamos llevando a cabo la transformación digital a través de diferentes proyectos, uno de ellos es el de rediseñar una patología crónica prevalente en atención primaria cómo es la enfermedad pulmonar obstructiva cronica (EPOC), con el objetivo de proporcionar nuevas herramientas para el tratamiento de esta patología, incrementando el empoderamiento ciudadano, del paciente EPOC y los cuidadores, a través de una solución innovadora basada en servicios de apoyo y telemonitorización con tecnología móvil.
Para poderlo llevar a cabo se ha realizado una primera etapa de análisis, detección de necesidades y propuesta de soluciones con todos los implicados en el proceso; pacientes, cuidadores, profesionales de atención primaria (médicos, enfermeras) y los neumólogos de referencia, mediante técnicas de design thinking, observación etnográfica, y co-creación. En una segunda fase se lleva a cabo el desarrollo tecnológico y el pilotaje, ambos también con la participación de pacientes y profesionales. Por lo tanto, el paciente es el centro de la atención y del análisis de la enfermedad y de los tratamientos vigentes para poder replantear la utilización de recursos y servicios en su beneficio. empoc es un proyecto impulsado por la Fundación TIC Salud Social y CAPSBE con la participación de otras empresas (Everis, Pulso y GSK).
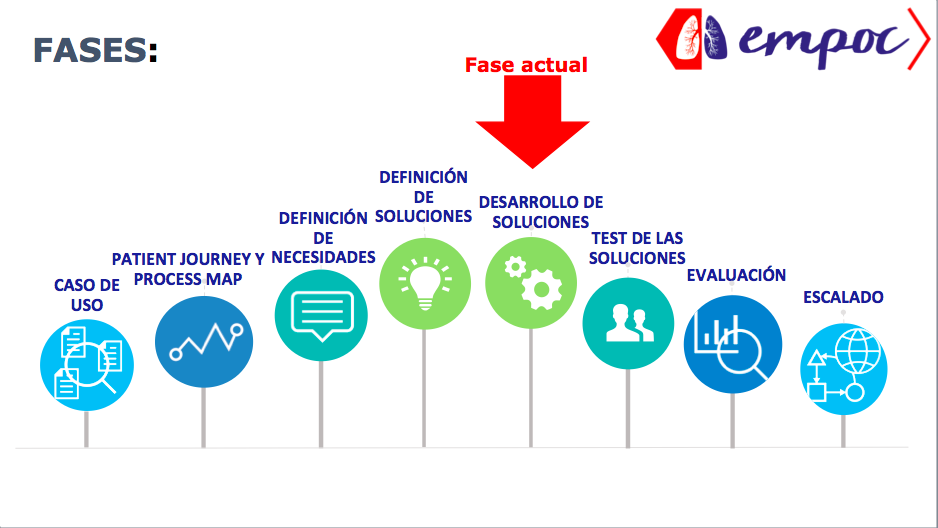
La metodología aplicada para definir el caso de uso, ha sido realizar entrevistas a diferentes médicos de familia del centro de salud expertos en patología respiratoria pertenecientes a grupo de respiratorio de la CAMFiC y de la Semfyc, a enfermeras del equipo, a una trabajadora social y a dos neumólogos del Hospital Clínic que pasan consulta en nuestro centro de salud. A partir del resultado de las entrevistas, de la observación etnográfica de pacientes realizada por observadores externos, no profesionales de la salud, no evaluaban la parte sanitaria, sinó el cómo se hacía la interacción con el paciente (en salas de espera, en las entradas en el mostrador administrativo, en la consulta de la realización de la espirometría, en la consulta de enfermería, en el traspaso de los inhaladores, en el uso de los inhaladores y en la consulta médica, tanto del médico de familia como del neumólogo), para ver qué estaba pasando en realidad en esa interacción con el paciente, y de la explotación de datos del sistema informático de atención primaria, ecap, se acabó definiendo el "caso de uso". Una vez determinado el caso de uso, se selecciona la muestra de pacientes candidatos, de la base de datos del centro.
Para la selección final de los pacientes que cumplen criterios, se pide una valoración complementaria por el médico y la enfermera de referencia, teniendo en cuenta su estado clínico, comunicacional y posible capacidad de participación en un grupo de pacientes..
Una vez seleccionados los candidatos finales, se programaron para participar en grupos focales. Se hicieron cinco sesiones de grupos focales: 2 con pacientes y 3 con médicos, por separado. Primero se empezó con médicos, ellos definían la trayectoria de la vida del paciente, qué es lo que pasaba desde que tenía los primeros síntomas, hasta el final de la vida de este paciente. Y como de paciente no hay uno sino que hay diferentes arquetipos, los más frecuentes, evidentemente no todos, pero hay el paciente eMPOC cumplidor, el paciente no cumplidor que sigue fumando, y a partir de ahí las diferentes necesidades hipotéticas que pueden tener desde un punto de vista profesional y después esto se contrastó con los pacientes. Los pacientes validaban la trayectoria propuesta y añadían impactos que no se habían tenido en cuenta por parte de los profesionales, dando mayor prioridad o peso a un tipo de interacción respecto de otro y se iban regenerando todas las aportaciones que hacían los pacientes y los profesionales.
A partir de ahí, cuando ya está definido ese mapa de la vida del paciente, lo que se ha hecho es ver qué necesidades no cubiertas se presentan en los diferentes impactos en los servicios de salud ya fueran de primaria o de hospital. Qué cosas quedaban en el aire, qué sentían, qué les faltaba des de un punto de vista clínico o social o biológico de la persona y tanto por parte del profesional como del paciente y/o cuidador. A partir de ahí salieron varias necesidades a las que los mismos grupos hicieron propuesta de soluciones y de éstas, cuáles podrían ser digitalizadas.
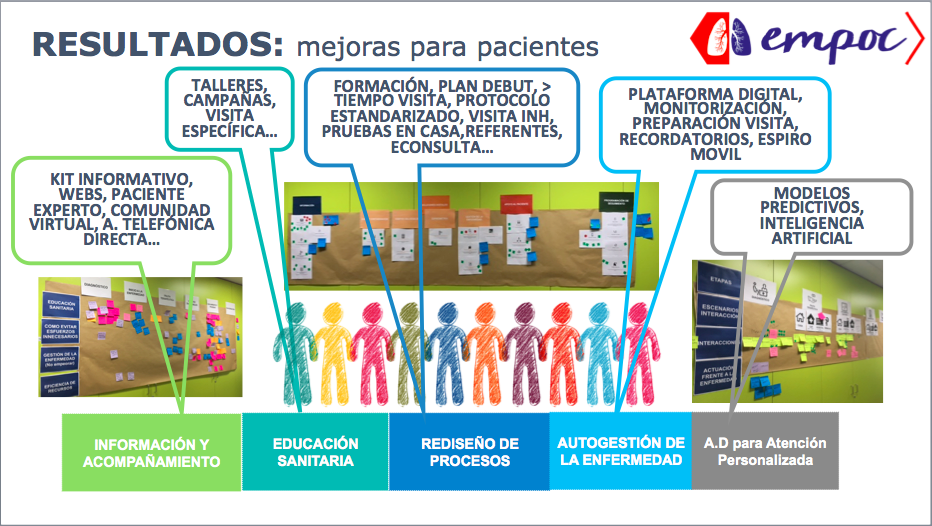
El mapa de procesos resultante ha saliido del trabajo realizado en las sesiones a lo largo de la trayectoria de la vida del paciente con eMPOC, teniendo en cienta los diferentes impactos que tiene, las diferentes situaciones que se dan, las expectativas que tienen los pacientes, las necesidades y la diferentes oportunidades de mejora. A partir de ahí nos salieron diferentes propuestas que agrupamos en 5 grupos:
- Información y acompañamiento
- Educación sanitaria
- Rediseño de procesos
- Autogestión de la enfermedad
- Todo el tema de Big data para la atención personalizada
En cada grupo se pueden ver los diferentes ítems, ideas propuestas como pueden ser: un kit informativo, una web, el paciente experto, una comunidad virtual… salieron 136 propuestas, que, a partir de aquí, hay que ver cómo se vehiculizan todas.
Una propuesta ha sido agruparlas en tres grandes bloques:
- agenda inteligente o Smart agenda
- Inhaladores y adherencia con un tema de sensores
- Monitorización en casa

Algunas de las cosas que aprendimos en el trayecto fueron: ¿cómo es que hasta ahora no hemos incorporado los pacientes a la hora de tomar decisiones a nivel organizativo, o en la participación de procesos asistencial?, ¿quien más que el que está sufriendo aquella enfermedad puede decirte esas necesidades que tiene? Y una de ellas es que, sobre todo, muchos de ellos, no eran ni conscientes del propio diagnóstico de EPOC, es decir, quizás la parte de acogida no la estamos haciendo tan bien como deberíamos. La otra es que el paciente de EPOC tiene un sentimiento de culpabilidad ya que muchos siguen fumando pero esconden ese hábito, lo ocultan muchas veces por ese sentimiento de culpabilidad y de estigma social d ela enfermedad. Otra es que quieren empoderarse y tener una figura, un referente, lo validaban más con enfermería por la proximidad y la otra es que a nivel social hay poca visibilidad de la enfermedad obstructiva crónica. Y a nivel organizativo nos dimos cuenta que no teníamos en cuenta cosas bien simples, como que a veces no coordinamos la visita con la prueba a realizar-espirometría, la visita con la enfermera y con el médico para dar el resultado el mismo día ahora que se vuelcan directamente los datos en el ordenador.
El proyecto se ha impulsado por la Fundación TIC Salud Social y CAPSBE con la participación de otras empresas como Everis para el desarrollo de la parte metodológica de la primera fase, el grupo Pulso que ayuda en el desarrollo de las diferentes propuestas digitales en la segunda fase y GSK como financiador.
